前回の記事は、シングルケース研究法の解説に入る前に、一般的に用いられる多標本実験計画における推測統計学を臨床応用する際の問題点を記事にしてきました。
前回の記事内容は、シングルケース研究法が優れている部分を伝える為の前ふりでしたが、今回の記事では、シングルケース研究法を臨床で用いる上で、優れていると考えられる点について説明していきます。
リハビリテーションの領域の中で、そこまで複雑に考える必要のない領域もあるかと思いますが、ここでは、「理学療法士が痛み治療に関わる臨床に適応するためには適していないのでは」という、ある程度限定した領域での問題提起のように読んで頂き、また、このシリーズを読まれた療法士の方々のそれぞれの専門領域では、どちらに当てはまるかを考えるきっかけにして頂ければと思っています。
では、ここらからはシングルケース研究法について解説していきます。
この記事の目次
シングルケース実験計画法とは?
シングルケース実験計画法は、少数の標本を用いて、推測統計学は用いない実験手法です。
臨床で研究を行うことを考えた場合、シングルケース研究には、多くの利点が存在します。
ここからは、シングルケース研究の特徴について説明しますが、まずは、混同されてしまいやすい症例報告(非実験的記述研究)との違いから説明します。
症例報告(非実験的記述研究)との違い
治療経過の中で、「どういった変化があったのか?」「どういった経過を歩んだのか?」といった症例報告のような形の研究を非実験的記述研究と呼びます。
療法士学生時代に多くのセラピストが実習施設で行なった症例報告があると思いますが、これは、取り組んだ事について報告はしていますが、「実験」はしていないはずです。
シングルケース研究法と、症例報告は、個々(もしくは少数)を対象としている点で同様ですが、「実験では無い」という点において、全く別として扱われます。
小数例を客観的・科学的に深く追求する方法が、シングルケース研究となります。
シングルケース実験計画の歴史
シングルケース研究法は、実験心理学領域で発展してきました。
スキナーを代表するオペラント心理学による研究は多くがシングルケース研究法となっています。
その経緯は、心理学・行動学研究において、多標本実験計画を用いる事の難しさを克服する為に開発され発展してきました。
そして、実験のしやすさと追試のしやすさが、シングルケース研究で導き出された理論が現在でも残り続ける理由の1つです。
これらは、準実験計画の時系列デザインにあたります。
統計的処理とは異なる二次変数の制御方法が存在しますが、主にグラフの目視による評価が一般的です。
「グラフの目視による評価」が、主観的で弱点として扱われる事がありますが、目視で確認できる変化以下の変化は、そもそも抽出されないというのがシングルケース研究を選択する研究者の考え方の基盤にあります。
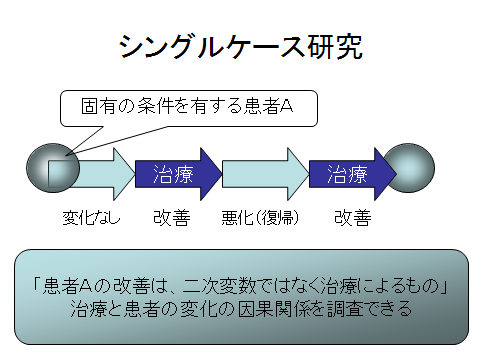
図の左側に位置するボールを「被検体」とします。
この被検体を固有の条件を有する患者Aとした場合、患者Aに対して治療の保留期と治療期を交互に繰り返します。
この間、被検体の変化をみるための観察もしくは、検査を繰り返し行っていきます。
治療の保留期と治療期の変化の比較を固体内で行います。
これは、最も代表的なデザインの反復型実験計画ABABデザインと呼ばれるものです。
治療と患者の変化の因果関係を確認する事で、「患者Aの改善は、治療によるもの」と結論付ける事が可能となるとされています。
ざっくりとした説明ではありますが、これがシングルケース研究法です。
その特徴をとりあえげて一つずつ説明していきます。
シングルケース研究法の5つの特徴
- 少数標本、対照群不要
- 同一固体に対して何度も繰り返して測定
- 被検体に対して施された様々な治療法についての有効性の評価が可能(効果判定)
- 統計的処理が不必要
- 追試を行いやすい
上記が、多標本実験計画と比較した場合のシングルケース研究法の特徴です。
実験により得られた結果は、母集団ではなく、類似した固有の条件を有する他者にも同等の事が言える可能性を示唆します。
たったひとつのシングルケース研究による一般化は不可能ですが、数多くの研究から帰納法によって一般化する事が可能となります。
つまり、追試を繰り返しながら、その実験で得られた知見が「どうやら、他の似た患者にも言えそうだ」となります。
シングルケース研究の基礎
ここからは、シングルケース研究に出てくる用語をいくつか解説していきます。
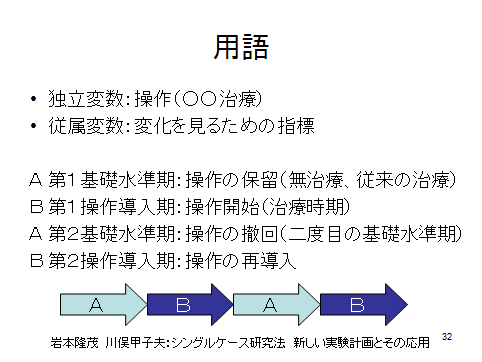
従属変数
「ある治療を導入すると、変化がみられるか?」と考えた場合、「その変化」を見るために測定する指標のことです。
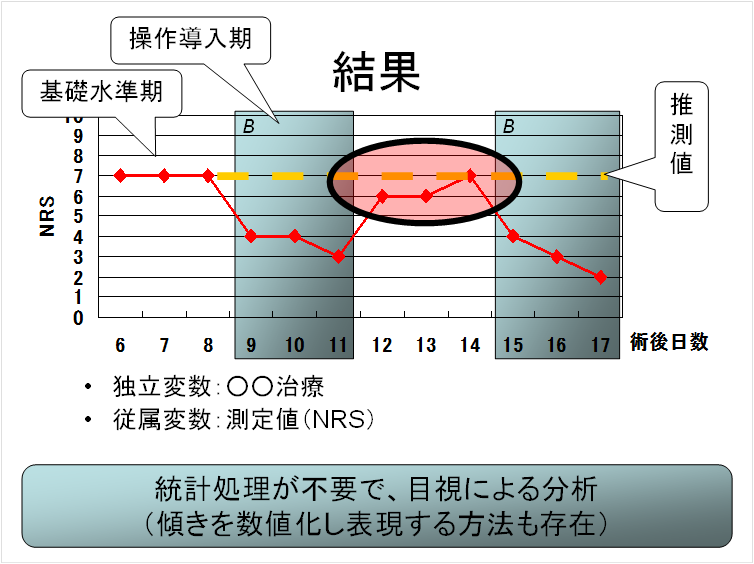
ここでは、NRSを従属変数に選択しています。
操作導入(つまり、治療)による変化を的確に捉える事ができる従属変数を用いる事が重要とされています。
これには、妥当性、客観性、敏感性、現実性などが問われますが、ここは割愛します。
なお、シングルケース研究においては、複数の個体を扱う場合でも、平均値による分析では、個々の被検体が実際にはどのように反応したかについて、明確に示すことができない為、平均値を用いる事は原則禁止とされています。
第一基礎水準期
横軸は時間となっています。
ここでは、術後日数で記載されています。
下図の術後6~8日に設けられているのが第一基礎水準期で、多標本実験計画でいうコントロール群にあたります。
独立変数の導入に先立って、実験者は基礎となる測定条件のもとで、充分な従属変数の連続した観察を行います。
基礎水準期が安定していると判断されるまで、この期間を設ける必要があります。
安定がみられている現在の基礎水準期における測定値が、そのまま連続すると仮定し推測値とするからです。
操作導入期
第一基礎水準期によって推測値が得られれば次が操作導入期となります。
多標本実験計画でいう実験群にあたります。
独立変数の操作導入による従属変数の変化を、先ほどの推測値と比較する事で効果の有無をみます。
この段階では、治療以外の二次変数が影響している事は否定できません。その二次変数を否定する為に設けるのが、次の第二基礎水準期となります。
第二基礎水準期
操作導入の除去によって、従属変数が推測値に復帰もしくは近似値を示す事で、独立変数と従属変数の因果関係を確認する事ができます。
症状の復帰が確認できれば、患者の変化は「操作による効果であって二次変数が入り込んでいる可能性は低い」と結論付ける事ができます。
この時、従属変数が撤回できない治療(例えば手術)や、撤回した後も効果が持続する治療(例えば筋力増強訓練)は、非反復型実験計画を用いるがここでの説明は割愛させて頂きます。
第二操作導入期
第二基礎水準期の後は再び、同一の操作が導入される事によって、操作の効果の再現性を確認します。
可能であれば、さらに水準期と操作期を反復する事で、実験の妥当性を高めることができます。
分析
グラフの傾きを数値化し表現する方法も存在しますが、基本的には統計処理は行わず、目視によって分析を行うのが一般的です。一見、主観的な分析方法であると思いますが、その有効性については、科学的に認められているとされています。
徹底的推論法(試行錯誤法)との親和性が高い
もう一度、シングルケース研究法の特徴を挙げます。
- 少数標本、対照群不要
- 同一固体に対して何度も繰り返して測定
- 被検体に対して施された様々な治療法についての有効性の評価が可能(効果判定)
- 統計的処理が不必要
- 追試を行いやすい
これらの特徴を有するシングルケース研究法は、非常に臨床で導入しやすい事が分かるはずです。
また、今までに記事にした試行錯誤法によって適刺激を探していく過程と似ています。
そこでは、治療の保留期を設けていませんが、もし、適刺激が患者に変化を与えている事を証明したければ、治療保留期を設けて、症状が復帰した場合に、その第2基礎水準期(治療保留期)が安定するまで待って、そこからもう一度治療による効果があるかを確認することができます。
つまり、臨床でのセラピストの取り組みを、そのまま研究の題材にする事ができます。
症状の復帰を確認できなケースの場合
もし、治療後に完全に症状が消えてしまった場合は、治療の効果かもしれませんし、たまたまタイミングが同時だったかもしれないという事を否定しにくくなります。
ですので、症状が完全に消える可能性のある手技・治療であるなら、第1基礎水準期の期間をしっかり設けて、症状が安定している事を十分に確認しておく必要があります。
基礎水準期は、治療を行わないという事ではなく、従来の一般的な治療とする必要があります。
そこで、ガイドラインなどで示されているような、有酸素運動などを取り入れた特別ではない治療(個別性のない治療)から取り組んで頂き、改善しないという経過を確認した後に、特定の治療刺激(個別性のある治療)を加えます。
そこで、明らかな改善が確認できれば、例え症状の復帰がなくとも特定の治療と症状の変化の因果関係を説明する事ができます。
まとめ
臨床場面の全てとはいきませんが、私達が行っている「痛み治療の臨床場面」に反する事なく、適合可能なのがシングルケース研究法だと思います。
そして、そこで得られた知見がどのような症例(似たような症状・似たような機能障害を有する患者)にも、共通して言える事なのかを追試をしながら検討していけば、臨床と研究が繋がっていくのではないかと思っています。